Beneficios y riesgos del uso de corticoides en oftalmología
Los corticoides, junto con los antibióticos y las vacunas, son seguramente los descubrimientos más importantes de la medicina.
Los corticoides poseen una acción antinflamatoria muy potente y son ampliamente utilizados en oftalmología cuando queremos tratar una inflamación ocular.
Efectos secundarios de los corticoides en el ojo
El uso de los corticoides está muy extendido en oftalmología y es importante conocer sus efectos secundarios ya que en algunos casos pueden producir hasta pérdida permanente de visión.
Los corticoides utilizados de manera crónica y sin la supervisión del especialista en oftalmología pueden provocar cataratas y glaucoma. Por lo tanto, cualquier paciente que utilice corticoides de forma prolongada debería controlar su presión intraocular de manera periódica mientras dure el tratamiento corticoideo.
Por otro lado, si se utilizan en los casos de queratitis herpéticas, sin la necesaria cobertura con antivirales, puede provocar un enmascaramiento y una peor evolución del herpes ocular. Además, pueden favorecer las infecciones bacterianas y fúngicas, retrasar la curación y la cicatrización de los tejidos.
En muchas ocasiones vemos que se utilizan combinaciones de corticoide y antibiótico para tratar casi cualquier sintomatología ocular como si de una navaja suiza se tratase.
Cuándo se puede recurrir al uso de corticoides
Siempre que sea necesario y el cuadro ocular lo requiera (tras una cirugía, procesos que cursen con una inflamación ocular como las uveítis, traumatismos oculares importantes, etc.), dar estos fármacos es totalmente aconsejable.
Cuándo no es recomendable utilizar corticoides
El problema es cuando se utilizan en cuadros que no dejan de ser inespecíficos de molestias oculares y ojo rojo y que probablemente curarían sin necesidad de recurrir a los corticoides. Lo mismo se podría decir del antibiótico sólo o en combinación con el corticoide y que salvo que exista patología infecciosa bacteriana, no se deben utilizar ya que no resuelven nada e incluso pueden ser perjudiciales.
Cuando tratamos un ojo con irritación e inflamación leve con corticoide en colirio o combinado con un antibiótico -sobre todo cuando utilizamos uno de alta potencia como la dexametasona sola o en combinación (Maxidex®, Tobradex®, Gentadexa®…)- lo que estamos haciendo es desinflamar rápidamente el ojo, dejarlo blanco y sin molestias por lo tanto el paciente encuentra un alivio muy rápido, un efecto casi mágico. El problema es que de esta manera no tratamos la causa que produce los síntomas y podemos enmascarar una patología de base seria.
En los casos de úlcera herpética el uso de corticoides sin un diagnóstico correcto y sin utilizar adecuadamente los tratamientos antivirales, puede provocar un daño irreversible de la córnea. El herpes es un virus que daña las células del epitelio corneal y que en pacientes sanos la propia inmunidad suele ser suficiente para acabar con dicho virus. Sin embargo, el corticoide disminuye de forma brusca esa inmunidad de tal manera que al principio los síntomas mejoran (el corticoide los enmascara) pero a largo plazo pueden producir una lesión corneal irreversible y que precise de la realización de un trasplante de córnea.

Abuso de corticoides y glaucoma
Hablamos de glaucoma corticoideo cuando éste es producido por el uso de corticoides bien por vía tópica en cremas, pomadas, colirios etc., por vía sistémica, por inhalación o por inyección subconjuntival o intravítrea.
En general la vía de administración con la que más frecuentemente nos encontramos casos de glaucoma corticoideo es la tópica con la administración de corticoides en gotas (colirios). Si bien es cierto que suele producirse este tipo de glaucoma tras una administración crónica de corticoides, en algunos casos podemos encontrar tensiones muy elevadas desde el primer día de su utilización sobre todo en niños por lo que es muy importante vigilar la presión intraocular regularmente en todos los pacientes que estén al tratamiento con corticoides de manera prolongada.
Al producirse una elevación de la presión intraocular inducida como respuesta a los corticoides, aumenta el riesgo de daño de las fibras nerviosas del nervio óptico, lo que acaba conduciendo a cambios característicos en el campo visual y en el nervio óptico similares a los de un glaucoma primario de ángulo abierto.
Por lo tanto, la mejor medida que podemos tomar para evitar este glaucoma corticoideo es la prevención.
Es especialmente importante evitar usarlos si es posible o hacerlo a la dosis más baja o con corticoides de baja potencia (por ejemplo, Fluorometolona) que podamos, en pacientes con glaucoma pre-existente.
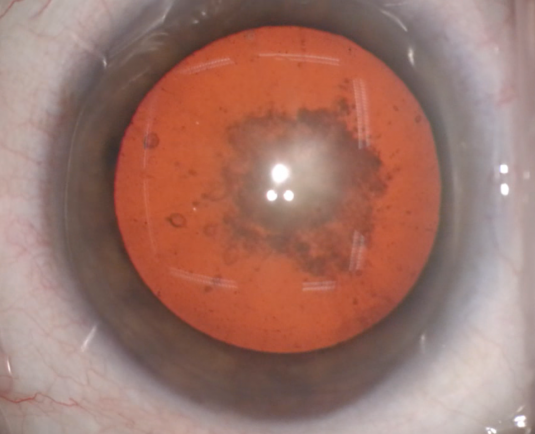
Abuso de corticoides y cataratas
El uso prolongado de corticoides puede provocar también cataratas. En este caso se trata de una catarata subcapsular posterior, que tiene la característica de la rápida evolución y sobre todo la disminución muy temprana de agudeza visual. Los pacientes refieren además disminución de agudeza visual sobre todo cercana, aunque rápidamente también aparece dificultad en visión lejana. Algunos pacientes también pueden referir visión doble (diplopia) monocular.
Además, pueden notar disminución de sensibilidad al contraste y cambios en la percepción de los colores. Otros síntomas que refiere el paciente son deslumbramiento y mala visión en condiciones de luz brillante.
La única solución a la aparición de esta catarata subcapsular posterior es la cirugía. La cirugía en estos casos no difiere de la que realizamos en la catarata senil que es por otro lado la más frecuente.